以前の「シンプソンのパラドックス」の記事では、「表面に見えている数値だけを見て判断してしまいがち」というメッセージをお伝えしました。
今回も、同じテーマの続きです。
がん検診の「成果」を示す数字として頻繁に使われる「5年生存率」が、実は検診の効果の証明にはならないという、少し衝撃的なお話です。
衝撃のデータ:前立腺がんの5年生存率
まず、次の数字をご覧ください。
アメリカにおける前立腺がんの5年生存率の推移です(米国国立がん研究所SEERデータベース)。1
- 1975年:68%
- 2015〜2021年:97.9%
約30年間で、ほぼ完璧に近い数字まで上がっています。
「PSA検査(前立腺がんの腫瘍マーカー)が1990年代から普及して、がん検診がこんなに人の命を救っている!」
……そう思われた方も多いのではないでしょうか。
ところが、この感想は早まった結論かもしれません。
「でも待てよ…」
同じ期間の死亡率を見てみましょう。
前立腺がんによる死亡率(10万人あたり)の推移はこうなっています。
- 1975年:約30人
- 1993年(ピーク):約39人 ← 一度上昇
- 現在(2018〜2022年):約19人
5年生存率は68%→98%と急上昇したのに対して、死亡率は1993年のピーク以降に低下はしているものの、その改善幅は5年生存率の改善ほど劇的ではありません。さらに、死亡率が低下した原因が「検診の効果なのか」「治療法の進歩なのか」「その両方なのか」は、専門家の間でも議論が続いています。2
この「5年生存率の劇的改善 ≠ 死亡率の劇的改善」という乖離は、何を意味するのでしょうか。
ここにLead time bias(リードタイムバイアス)の罠が潜んでいます。
Lead time biasとは何か
ここで頭の体操をしてみましょう。前立腺がんに限らず、あらゆる「がん検診」に共通する話として考えてください。
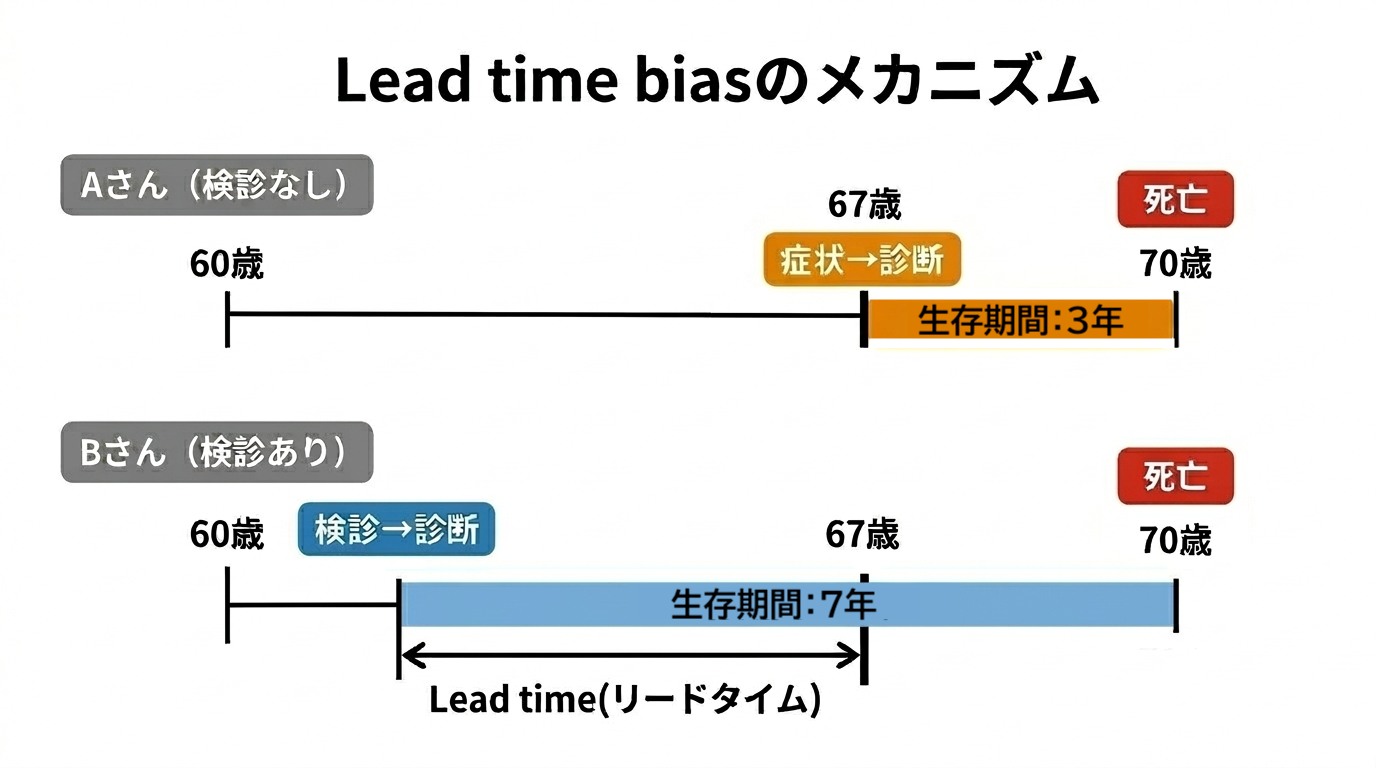
Aさんのケース(検診なし)
Aさんは67歳のとき症状が出て病院を受診したところ、がんと診断されました。すでに病状は進行しており、70歳で亡くなりました。
→ 診断から死亡まで:3年 → 5年生存:×(診断から3年で死亡)
Bさんのケース(検診あり)
Bさんは63歳の健康診断でがんが発見されました(症状はまだありませんでした)。治療を受けましたが、がんの進行を止めることはできず、70歳で亡くなりました。
→ 診断から死亡まで:7年 → 5年生存:○(診断から7年後に死亡)
さあ、問題です。BさんはAさんより「長生き」したでしょうか?
答えはNoです。どちらも70歳で亡くなっています。
しかし、「5年生存」という指標だけを見ると、Bさん(○)はAさん(×)より劇的に「成果が良い」ように見えます。これが大勢のデータとして集計されると、検診を受けた集団の「5年生存率」が高く算出されることになります。
これがLead time biasです。3
「診断時点」が早まることで、「診断から死亡までの時間」が見かけ上延びる。でも実際の寿命は変わっていない。
検診は「死ぬ日」を変えたのではなく、「診断される日」を早めただけかもしれないのです。
もう一つの落とし穴:Length time bias
もう一つ、知っておきたいバイアスがあります。Length time bias(レングスタイムバイアス)です。3
がんには「おとなしいがん」と「あばれるがん」があります。
- 「おとなしいがん」:進行がゆっくりで、症状が出るまでに時間がかかる(無症候期間が長い)
- 「あばれるがん」:急速に進行し、すぐに症状が出る
定期的なスクリーニング検診では、「おとなしいがん」が見つかりやすいのです。理由は、無症候期間が長い分、「検診のタイミングで見つかりやすい状態でいる時間」が長いからです。
逆に「あばれるがん」は、検診と検診のすき間に急速に進行して症状を出してしまいます(これをinterval cancer(インターバルがん)と呼びます)。
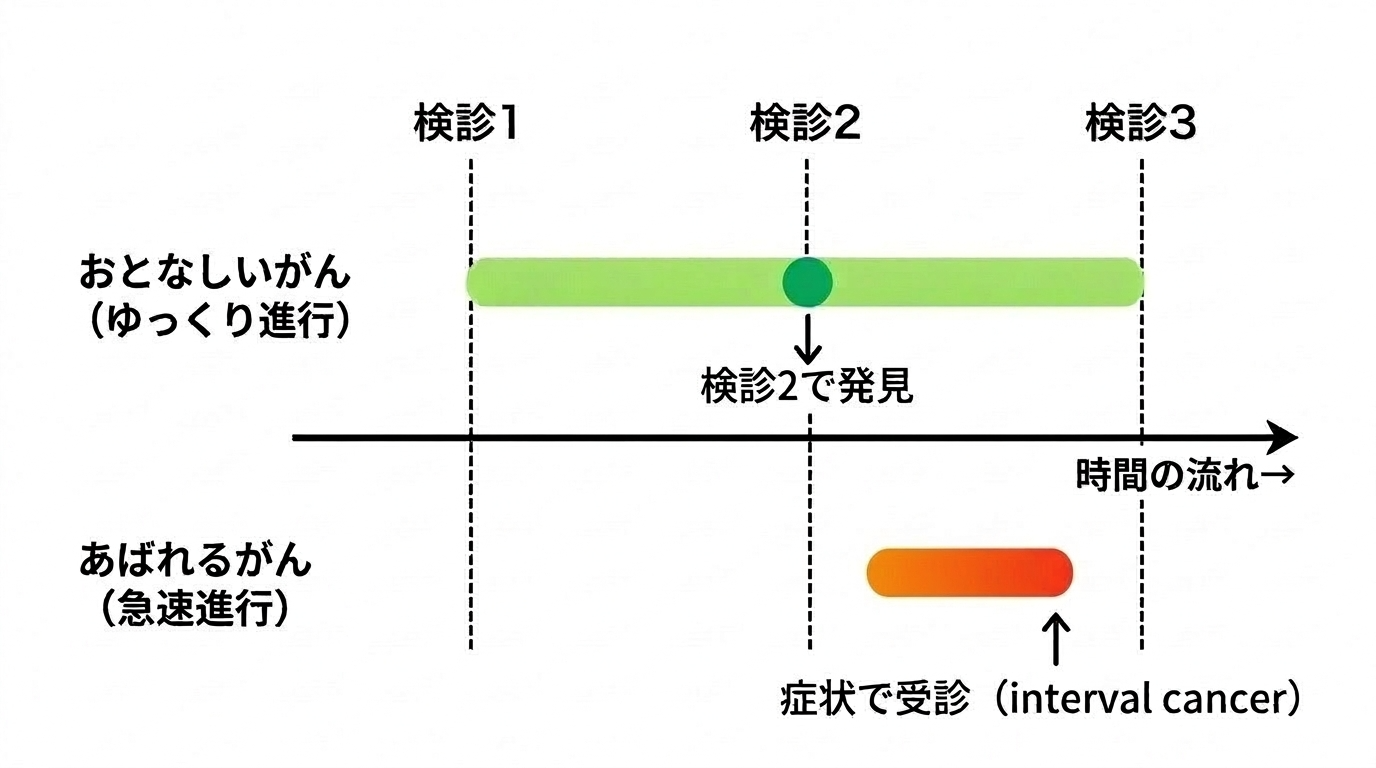
その結果、検診で見つかるがんは予後が良いものが多くなります。これも生存率を見かけ上よく見せる要因になります。4
では、がん検診は意味がないのか?
ここが最も重要なポイントです。そういうことではありません。
「5年生存率で効果を証明することはできない」ということと、「がん検診は無意味だ」ということはまったく別の話です。
検診の効果を正しく評価するには、5年生存率ではなく「(がんによる)死亡率が減ったか」を見る必要があります。特に、ランダム化比較試験(RCT)でランダム化の時点を起点として計測した死亡率が、最も信頼性の高い指標とされています。
この基準で見ると、検診の本当の姿が見えてきます。
- 大腸がん検診(便潜血検査・大腸内視鏡):大腸がんによる死亡率を有意に下げることが複数のRCTで示されています 5
- 肺がん低線量CT検診(ヘビースモーカー対象):米国の大規模RCT(NLST)で、胸部X線検診と比較して肺がん死亡率を約15〜20%下げることが確認されています 3
- 子宮頸がん検診(細胞診・HPV検査):RCTの実施が倫理的に困難なため観察研究が主なエビデンスですが、検診の普及と子宮頸がん死亡率低下との関連は多くの国で確認されています 6
一方、前立腺がんのPSA検査については議論が続いています。RCT(ERSPC試験)では23年間の追跡で死亡率が13%低下しましたが 7、過剰診断・過剰治療の問題も大きく、「誰に・いつ・どう勧めるか」について専門家の意見は一致していません 8。また、5年生存率が68%→98%に改善した理由の一部は、Lead time biasだけでなく治療法の進歩(ホルモン療法・放射線療法の改善など)も寄与しています。
医師でも76%が誤解している
この話をすると、「でもお医者さんも生存率で説明してくれますよね?」と言われることがあります。
実はここにも衝撃のデータがあります。
2012年にアメリカの一次医療の医師412人を対象に行われた調査では、76%の医師が「スクリーニング検診で発見されたがんの5年生存率が良ければ、その検診が命を救う証拠になる」と(誤って)回答したという結果が出ています 9(正しい証拠は死亡率の変化です)。
医師でさえ、この落とし穴にはまりやすいのです。

シンプソンのパラドックスから得られた教訓と同じこと
以前のシンプソンのパラドックスの記事でお伝えしたことを覚えていらっしゃいますか。
「表面に見えている数値だけを見て、判断してしまいがち」
Lead time biasも、まったく同じ教訓を与えてくれます。
「5年生存率が改善した」という数字は事実です。しかしその意味を正しく解釈するには、その数字がどうやって作られているかを理解する必要があります。
がん検診を受けることは大切です。ただ、検診の「成果」を示す統計を目にするときは、
- 「5年生存率の改善」は、必ずしも検診が命を救っている証拠にはならない
- 「死亡率の変化」の方が、より信頼性の高い効果の指標である
- 「どの検診が誰に有効か」は、がんの種類によって大きく異なる
ということを、ぜひ頭の片隅に置いておいてください。
参考文献
- SEER Cancer Stat Facts: Prostate Cancer. National Cancer Institute. https://seer.cancer.gov/statfacts/html/prost.html ↩︎
- Welch HG, Albertsen PC. Reconsidering Prostate Cancer Mortality – The Future of PSA Screening. N Engl J Med. 2020;382(16):1557-1563. doi:10.1056/NEJMms1914228 ↩︎
- What Cancer Screening Statistics Really Tell Us. National Cancer Institute. https://www.cancer.gov/about-cancer/screening/research/what-screening-statistics-mean ↩︎
- Duffy SW, Nagtegaal ID, Wallis M, et al. Correcting for lead time and length bias in estimating the effect of screen detection on cancer survival. Am J Epidemiol. 2008;168(1):98-104. doi:10.1093/aje/kwn120 ↩︎
- Bretthauer M, Wieszczy P, Løberg M, et al. Estimated Lifetime Gained With Cancer Screening Tests: A Meta-Analysis of Randomized Clinical Trials. JAMA Intern Med. 2023;183(11):1196-1203. doi:10.1001/jamainternmed.2023.3798 ↩︎
- IARC Working Group on the Evaluation of Cancer-Preventive Interventions. IARC Handbooks of Cancer Prevention, Volume 18: Cervical Cancer Screening. International Agency for Research on Cancer; 2022. https://publications.iarc.who.int/604 ↩︎
- Roobol MJ, de Vos II, Månsson M, et al. European Study of Prostate Cancer Screening – 23-Year Follow-up. N Engl J Med. 2025;393(17):1669-1680. doi:10.1056/NEJMoa2503223 ↩︎
- Brawley OW. Trends in prostate cancer in the United States. J Natl Cancer Inst Monogr. 2012;2012(45):152-156. doi:10.1093/jncimonographs/lgs035 ↩︎
- Wegwarth O, Schwartz LM, Woloshin S, Gaissmaier W, Gigerenzer G. Do physicians understand cancer screening statistics? A national survey of primary care physicians in the United States. Ann Intern Med. 2012;156(5):340-349. doi:10.7326/0003-4819-156-5-201203060-00005 ↩︎